 多囊性卵巢症候群(PCOS)的人大部分雄性激素(也稱作雄性賀爾蒙)都會過高,但雄性激素高究竟代表什麼?跟自己的「月經不規律」、「掉髮」、「體毛多」、「痘痘一直長」有什麼關聯?本文將帶你從根本理解多囊雄性賀爾蒙過高的原因,並提供可以改善、調理的對應方法。
多囊性卵巢症候群(PCOS)的人大部分雄性激素(也稱作雄性賀爾蒙)都會過高,但雄性激素高究竟代表什麼?跟自己的「月經不規律」、「掉髮」、「體毛多」、「痘痘一直長」有什麼關聯?本文將帶你從根本理解多囊雄性賀爾蒙過高的原因,並提供可以改善、調理的對應方法。
一、為何多囊會雄性激素過高?
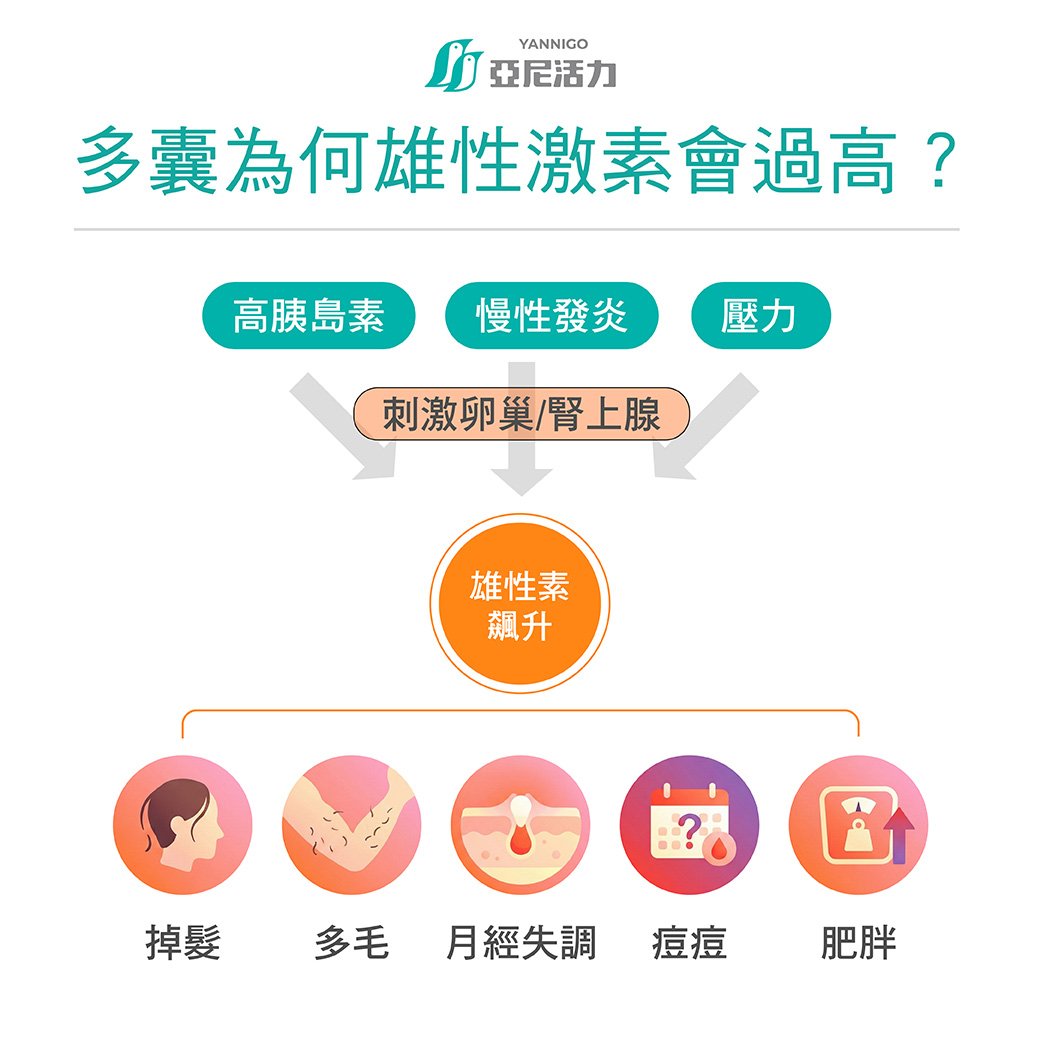
多囊並非單純的卵巢問題,而是一種內分泌與代謝失調的綜合表現:
1. 胰島素阻抗是關鍵核心
胰島素阻抗是多囊雄性賀爾蒙過高的主要驅動因子。當身體對胰島素不敏感時,胰島素濃度會長期偏高,進而刺激卵巢製造更多雄性激素。
這也是為什麼即使是「瘦多囊」,仍可能出現雄性賀爾蒙過高的原因。
2. LH與FSH比例失衡
多囊常見這樣的狀況:黃體生成素(LH)偏高、卵泡刺激素(FSH)偏低:
當黃體生成素(LH)過高時,會刺激雄性激素大量生成;而卵泡刺激素(FSH)不足時,會發生雄性激素無法傳換為雌激素。
兩者原因之下,雄性激素毀持續堆積,過高的雄性賀爾蒙反而進一步抑制卵泡成熟,形成「卵不成熟卻一直分泌雄性賀爾蒙」的惡性循環。
延伸閱讀:多囊性卵巢如何備孕?【9大飲食調理攻略】讓妳懷孕機率大增
二、如何知道雄性激素過高?賀爾蒙檢查全解析
通常評估雄性激素高低,不會看單一數據,通常會搭配以下檢查:

| 檢查項目 | 說明 |
| 睪丸素酮(Testosterone) | 評估體內雄性激素水平 |
| 黃體酮(Progesterone, P4) | 確認排卵及黃體功能 |
| 黃體生成素(LH) | 刺激排卵、促進黃體形成與黃體素分泌 |
| 卵泡刺激素(FSH) | 刺激卵泡生長數值 |
| 雌二醇(E2) | 監測卵泡發育及卵巢功能 |
| 泌乳激素(PRL) | 抑制排卵功能數值 |
| AMH | 反映卵巢卵泡庫存量 |
| TSH | 甲狀腺功能 |
三、多囊雄性激素常見的三大誤區
常見誤區1:過度依賴藥物

藥物雖可短期降低數值,但若未改善胰島素阻抗,停藥後常快速反彈。
建議作法>>藥物與營養雙管齊下,營養補充打好代謝基礎。
常見誤區2:營養素單一補充
只補充某一項營養素,對降低雄性激素的效果有限。
▼▼登入會員查看科學實證有效方式▼▼
常見誤區3:過度激烈運動

高強度運動反而可能增加壓力荷爾蒙,惡化內分泌。
建議作法>>重訓、有氧與舒緩運動結合,降低皮質醇,避免誘發更多雄性素。
四、5個降低多囊雄性激素的方法

1. 211餐盤
多囊多半伴隨「胰島素阻抗」。當攝取過多精緻澱粉,血糖快速飆升,胰島素就會瘋狂分泌,進而直接刺激卵巢製造更多雄性素,211餐盤對多囊會是很好的飲食辦法。
211餐盤包含「每餐包含 2 份蔬菜、1 份蛋白質、1 份優質澱粉」,有助於穩定胰島素,不受劇烈的波動影響。
2. 補充關鍵營養素
某些關鍵營養素,對多囊的狀況有很大的幫助,詳細可看▼
3. 運動
多囊運動的重點不是燃脂,而是「提升胰島素敏感度+降低壓力荷爾蒙干擾」,結合「中低強度有氧」(如快走、游泳)與「適度重量訓練」,長期下來都能降低多囊的雄性激素。
4. 降低壓力
壓力雖不是導致多囊的直接原因,但慢性壓力會加重胰島素阻抗與內分泌波動,使雄性賀爾蒙更難穩定,建議可這樣做:
- 每天固定 10 分鐘快走
- 睡前 30 分鐘遠離電子螢幕
- 呼吸法:4 秒吸氣、6 秒吐氣,做 3–5 分鐘
- 把咖啡因「前移」:下午後避免含咖啡因飲品
- 日程留白:每週至少安排 1 次「不追進度」的休息時段
延伸閱讀:
5. 睡眠充足
睡眠不足會直接導致隔天的胰島素敏感度下降,並增加食慾(想吃甜食)。建議盡量在晚上 11 點前入睡,並睡足 7-8 小時。
五、備孕調身體常見QA
Q1:多囊雄性激素過高,一定要吃藥嗎?
A:不一定。是否需要用藥,取決於雄性激素數值、症狀嚴重度與是否正在備孕。部分多囊族群可先透過飲食、營養補充與生活型態調整,改善胰島素阻抗後,雄性激素便能逐漸回穩;若症狀明顯或合併其他內分泌問題,則需由醫師評估是否使用藥物。
Q2:瘦多囊也會有雄性激素過高的問題嗎?
A: 會。雄性激素過高並不只發生在體重過重者。即使 BMI 正常,瘦多囊族群仍可能存在胰島素阻抗與 LH/FSH 比例失衡,因此同樣可能出現排卵不規則與雄性激素偏高的情況。
Q3:我的雄性激素數值正常,為什麼症狀還是很明顯?
A:單一抽血數值無法完全反映內分泌動態。有些多囊患者即使檢驗值落在正常範圍,卵巢對雄性激素的「敏感度」仍偏高,或月經週期不穩,仍可能出現痘痘、掉髮或排卵不順等症狀。
Q4:改善多囊雄性激素,需要多久才看得到效果?
A:多數研究與臨床觀察顯示,透過飲食、運動與營養補充的調整,約 8–12 週可觀察到週期或數值的初步改善。但多囊屬於體質型問題,建議以「中長期穩定調整」為目標。
參考文獻
- Unfer, V., Facchinetti, F., Orrù, B., Giordani, B., & Nestler, J. E. (2017). Myo-inositol effects in women with PCOS: a meta-analysis of randomized controlled trials. Endocrine Connections, 6(8), 647-658.
- Pundir, J., Psaroudakis, D., Savnur, P., et al. (2018). Inositol treatment of anovulatory women with polycystic ovary syndrome: a systematic review and meta-analysis of randomised trials. BJOG: An International Journal of Obstetrics & Gynaecology, 125(3), 299-308.
- eede, H. J., Misso, M. L., Costello, M. F., et al. (2018). Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Human Reproduction, 33(9), 1602-1618.
- Nestler, J. E., & Unfer, V. (2015). Reflections on inositol(s) for PCOS therapy: steps toward success. Gynecological Endocrinology, 31(7), 501-505.
- Insulin resistance and the polycystic ovary syndrome: Mechanism and implications for pathogenesis. Endocrine Reviews, 18(6), 774–800.
- Insulin resistance and the polycystic ovary syndrome revisited: An update on mechanisms and implications. Endocrine Reviews, 33(6), 981–1030.
立即享優惠
你可能有興趣的文章
.png)







